Опрелости, или пеленочный дерматит, — частая проблема, из-за которой плачут дети.
Раздражение кожи у новорожденных может появиться по разным причинам, например из-за трения или постоянного контакта с влагой под подгузником. Чтобы малышу всегда было комфортно, родители должны следить за гигиеной малыша и состоянием его кожи. Что делать, если вы заметили покраснение у ребенка?
- Особенности детской кожи
- Причины появления опрелостей
- Лечение и профилактика опрелостей
- Дешевые ранозаживляющие мази быстрого действия
- Аргосульфан
- Актовегин
- Левомеколь
- Д-пантенол
- Эплан
- Метилурацил
- Бетадин
- Мирамистин
- Банеоцин
- Какую ранозаживляющую мазь лучше использовать?
- Когда наступит эффект?
- Другие вспомогательные мази
- Длительное заживление раны
- Мозоли, натёртости и сбитые ногти
- Причины, симптомы и профилактика
- Полезные рекомендации
- Превентивные меры
- Читайте далее
Особенности детской кожи
Опрелости могут появиться и на коже взрослого человека, однако наиболее подвержена появлению воспалений кожа новорожденных. Причина проста: кожа малышей намного нежнее, чувствительнее и пока еще не имеет необходимых защитных функций, поэтому легко впитывает влагу и повреждается. Кроме того, на теле новорожденного есть складочки, в которых скапливаются пот и грязь, что может запустить процесс воспаления.
Чаще всего раздражение появляется в области подгузника: в паху, на ножках, между ягодиц. Нередки случаи, когда кожа краснеет на шее, в зоне подмышек. Если кожа сильно воспалилась или очаги раздражения присутствуют на всем теле и лице ребенка — срочно обратитесь за медицинской помощью.
Причины появления опрелостей
Опрелости бывают практически у всех детей грудного возраста. Если вовремя обратить внимание на проблему, то можно с легкостью избежать развития осложнений. Основные причины появления опрелостей:
- Долгий контакт с влагой. Воспаление может появиться, если кожа не успела высохнуть после купания, а также если малыш вспотел. После купания позвольте коже обсохнуть самостоятельно или промокните влагу мягкой салфеткой, перед тем как надеть подгузник или одежду. Одевайте ребенка по погоде и следите, чтобы дома была комфортная температура.
- Редкая смена подгузников. Длительный контакт с ферментами мочи и кала раздражает нежную кожу ребенка. Регулярно проверяйте подгузник и тщательно очищайте кожу. Если у малыша диарея, меняйте подгузник как можно чаще.
- Ребенку натирает подгузник или одежда. Проблема может возникнуть из-за неправильно подобранного размера. Выбирайте вещи свободного кроя из мягких натуральных тканей. Подгузник должен быть застегнут надежно, но не туго, чтобы воздух мог циркулировать.
Лечение и профилактика опрелостей
Даже у самых внимательных родителей не всегда получается предупредить появление опрелостей, ведь ребенок не всегда реагирует на слабые воспаления и родители увидят проблему только при смене подгузника. Лечение опрелостей обычно зависит от степени тяжести:
- При легкой степени видно только покраснение на коже — если начать лечение на этом этапе, то можно избежать усугубления ситуации.
- Средняя степень характеризуется не только покраснением, но и наличием повреждений кожи: эрозий, микротрещин.
- На третьем этапе на покрасневших участках появляются гнойнички и язвы, воспаленные зоны начинают мокнуть. Нередко присоединяется грибковая или бактериальная инфекция, что усложняет лечение. У ребенка может подняться температура, пропасть аппетит, ухудшиться сон. В такой ситуации родителям необходимо срочно обратиться к врачу.
Для профилактики и лечения легкой степени пеленочного дерматита необходимо:
- чаще менять подгузники — важно, чтобы кожа малыша оставалась сухой как можно дольше;
- тщательно обмывать кожу ребенка после снятия подгузника и давать ей полностью высохнуть;
- оставлять малыша на время без подгузника и одежды, чтобы давать коже дышать;
- с осторожностью менять марку подгузников, средств для стирки, детской косметики, а также продуктов питания — воспаление может усилиться на фоне смены привычных элементов жизни малыша;
- использовать детские кремы и мази под подгузник для профилактики опрелостей — такие средства успокаивают кожу и устраняют дискомфорт.
В аптеках есть большой выбор средств для лечения и профилактики опрелостей: “Бепантен”, “Мустела”, “Ла-Кри”, “Урьяж”, “Джонсонс беби”, “Либридерм”.
Если воспаление не проходит, ситуация усугубляется — незамедлительно обратитесь к педиатру. Врач установит причину появления опрелостей и назначит лечение, которое может включать лекарства для борьбы с инфекцией, подсушивающие, противовоспалительные, а также антигистаминные препараты.
Любое ранение с нарушением целостности кожных покровов требует специальной обработки раневой поверхности лечебными средствами. При открытых ранах идеально подходят ранозаживляющие мази с быстрым эффектом, которые ускоряют регенерацию поврежденных тканей и предотвращают попадание инфекции. Рассмотрим бюджетные варианты мазей и кремов для лечения открытых травм.

Дешевые ранозаживляющие мази быстрого действия
Большинство пациентов с открытыми травмами в состоянии паники готовы отдать любые деньги за лекарства, только бы поскорей выздороветь. Но чтобы быстро поправиться, не обязательно много платить. Существуют дешевые средства, которые не менее эффективно заживляют раны, нежели их дорогие аналоги. Вот дешевые мази для открытых ран, которые обладают выраженным ранозаживляющим эффектом.
К недорогим мазям быстрого действия относят:
- Аргосульфан;
- Актовегин;
- Левомеколь;
- Д-пантенол;
- Эплан;
- Метилурацил;
- Бетадин;
- Мирамистин;
- Банеоцин.
Все эти средства обладают похожими свойствами и стимулируют заживление ран. В таблице представлена средняя стоимость препаратов:
Здесь представлены дешевые регенерирующие, антисептические и антибактериальные мази. Они отличаются составом, однако все помогают ускорить эпителизацию поврежденных тканей.

Аргосульфан
Аргосульфан – крем с сульфатиазолом серебра – местным антибиотиком. Это дезинфицирующее средство оказывает антибактериальное действие и блокирует инфицирование раневой поверхности. Препарат с серебром показан при небольших порезах, ссадинах, гнойных, трофических и ожоговых ранах.
- ускоряет заживление;
- препятствует проникновению инфекции;
- подавляет боль, жжение.
Крем наносят наружно слоем в 3 мм после процедуры дезинфекции с кратностью 1-3 раза до полной эпителизации раны. Лекарство можно использовать диабетикам при трофических язвах, вызванных сахарным диабетом вследствие нарушения кровообращения.
Аргосульфан противопоказан при непереносимости сульфаниламидов, беременности, лактации, врожденной недостаточности глюкозо-6-фосфатдегидрогеназы. Крем не используется в лечении младенцев до 2 месяцев.

Актовегин
Это ранозаживляющая мазь, которая помогает максимально быстро восстановить поврежденную кожу после открытых, мокнущих ран, ожогов носа, рта, рук, ног. Препарат содержит депротеинизированный гемодериват – экстракт крови телят, который обеспечивает препарату следующие свойства:
- стимулирует синтез коллагена в поврежденных тканях;
- ускоряет регенерацию за счет ускорения деления/размножения клеток;
- активизирует клеточный метаболизм, что способствует быстрому восстановлению повреждений;
- дает легкий охлаждающий эффект.
Актовегин – это лучшая регенерирующая мазь. Препарат используется для ускорения заживления повреждений любой локализации, ран и воспалений на коже всего тела, лица и слизистых оболочках, включая ожоги, порезы, ссадины, трещины и царапины. Аналог Актовегина – Солкосерил мазь обладает идентичными свойствами и стоит около 150 рублей.
Левомеколь
Это комбинированная мазь с антибактериальным, противовоспалительным и регенерирующим действием. Левомеколь уничтожает микробы, снимает отек, уменьшает воспаление и улучшает восстановление здоровой структуры травмированных тканей. Лекарство содержит антибиотик – хлорамфеникол и метилурацил – ранозаживляющий компонент.
Левомеколь показан для лечения:
- инфицированных гнойных ран;
- трофических язв;
- ожогов.
С целью профилактики мазь можно наносить на швы после операции, порезы и раны, чтобы исключить инфицирование и ускорить заживление. Еще Левомеколь используется при пролежнях, экземе и от мозолей.
Средство применяется только наружно, его допустимо наносить на любые части тела, включая зону интимных органов.
Терапевтическая активность вещества сохраняется 20-24 часа. Средство разрешено использовать беременным и младенцам.

Д-пантенол
Это стимулятор репарации тканей, комбинированный препарат с декспантенолом и хлоргексидином. Д-пантенол ускоряет регенерацию тканей, дает противовоспалительный и регенерирующий эффект.

Хлоргексидин обеспечивает антисептические свойства и противомикробный эффект, который сохраняется даже в присутствии гноя, крови и других органических секретов.
Нанесение Д-пантенола на рану создает защиту от инфекций, подавляет распространение инфекционного процесса и стимулирует заживление.
Мазь Д-пантенол показана как лечебное и профилактическое средство в терапии инфицированных ран:
- порезов, ссадин, царапин, расчесов, трещин, опрелостей, трофических язв и укусов насекомых;
- глубоких ран после операции;
- пеленочного дерматита и царапин у детей;
- трещин сосков у кормящих матерей;
- дерматозов – атопического дерматита, экземы.
Препарат наносится на ранение до 3 раз на день. Грудным детям опрелости обрабатывают после смены подгузника. Трещины сосков следует мазать после каждого кормления.
Эплан
Регенерирующая, противовоспалительная мазь с бактерицидным, ранозаживляющим и обезболивающим эффектом. Средство принадлежит к эффективным дерматотропным препаратам. Содержит этилкарбитол, ТЭГ, гликолан, глицерин. Эплан действует на все слои кожи, убивает микробы, бактерии, предотвращает нагноение, увлажняет кожный покров, убирает зуд, боль, ускоряет заживление и препятствует образованию сухого струпа.

Эплан показан при:
- любых повреждениях кожи: ранах, порезах, ушибах, трещинах, ссадинах;
- ожогах, обморожениях;
- пролежнях и трофических язвах;
- укусах насекомых.
Эплан имеет кремовую основу и продается в тубах по 30 мл. Средство наносится наружно дважды в день до окончательного заживления.
Метилурацил
Мазь с выраженным регенеративным действием, активизирует восстановление структуры тканей и ускоряет обновление пострадавших клеток. Средство обладает противовоспалительным, иммуностимулирующим, репаративным и регенеративным действием.

Препарат применяется для ускорения восстановительных процессов при медленной эпителизации ран, ожогов и других кожных проблем. Метилурацил действует только местно, не влияет на здоровые ткани, активно стимулирует регенерацию клеток, сокращает длительность заживления раны и повышает местный иммунитет.
Метилурацил используется для лечения разнообразных повреждений кожи:
- ран и фурункулов;
- ожогов и опрелостей;
- эрозий и трофических язв;
- абсцессов и пролежней;
- геморрое;
- дерматитов, дерматозов.
Мазь защищает кожу от вредного воздействия солнца, помогает убрать следы акне, демодекоза и сгладить рубцы. Метилурацил наносится наружно 1-2 раза в день на заранее продезинфицированную поверхность.

Бетадин
Антисептическая мазь обширного спектра действия, применяется для лечения инфицированных ран. Действующее вещество повидон-йод дает противогрибковый, антисептический и противовирусный эффект. Бетадин активен в отношении грибков, вирусов и простейших, эффективно дезинфицирует рану и ускоряет ее заживление. Средство наносится под повязку и сменяется 2-3 раза на день.
Бетадин подходит для любых мест на теле человека.
Мазь показана для лечения кожных повреждений и ран слизистых оболочек:
- открытых операционных ран;
- поверхностных кожных травм, ссадин, трещин;
- язвенных поражений;
- ожогов.
При помощи Бетадина проводится профилактика инфицирования ран при незначительном травмировании кожи (мелкие порезы и ссадины, легкие ожоги, малые хирургические швы). Благодаря медленному высвобождению йода препарат всего за 15-60 секунд полностью обеззараживает раневую поверхность.
Мирамистин
Сильный антисептик с бактерицидными и противовирусными свойствами. Мирамистин препятствует проникновению инфекции в рану и активизирует регенеративные процессы.

Средство эффективно купирует раневое воспаление, поглощает экссудат и обезвоживает поврежденные ткани, что ускоряет формирование струпа. Мазь воздействует на микроорганизмы на поверхности раны и внутри окружающих тканей.
Мирамистин показан для лечения:
- гнойных хирургических ран;
- кожных травм;
- поверхностных, глубоких ожогов.
Мазь используется для профилактики от осложнений после ранения вследствие небольших бытовых, производственных травм. Средство наносится до трех раз на день, кратность зависит от вида, степени повреждения.

Банеоцин
Комбинированный антибиотик для наружного применения. Мазь одержит неомицин и бацитрацин, и активна в отношении многих патогенных микроорганизмов. Это сравнительно недорогая антибактериальная мазь. Банеоцин эффективно используется для инфицированных ран различной локализации и показан в следующих случаях:
- порезы, ссадины;
- ожоги;
- язвы;
- дерматозы, фурункулез;
- послеоперационные раны.
Мазь можно наносить наружно или с наложением марлевой повязки, кратность процедуры – 1-3 раза. Не рекомендовано использовать средство при обширных поражениях. При нанесении на кожу мазь устраняет инфекцию, уменьшает воспалительный отек и так ускоряет восстановительные процессы.
Какую ранозаживляющую мазь лучше использовать?
Самый мощный ранозаживляющий эффект дает Актовегин. Вследствие комплексного воздействия, активации тканевого обмена веществ, улучшения клеточной трофики, ускорения регенеративных процессов мазь обеспечивает максимально быстрое и благополучное заживление ран любого размера и происхождения.

Препарат не имеет возрастных противопоказаний, безопасен для детей, беременных и поэтому считается лучшим регенеративным средством.
Когда наступит эффект?
Нередко можно услышать, что после нанесения мази вместо ожидаемого терапевтического эффекта больные обнаруживали ухудшение состояния поврежденных тканей. Нагноение действительно может начаться в случае несоблюдения правил нанесения таких медикаментозных средств. Важно учитывать стадию раневого процесса, поскольку каждый из них требует особого подхода к лечению.
Если из раны выделяется гной, наносить мазь без предварительного очищения поверхности запрещено.
Удалить экссудат можно с помощью антисептика (раствор фурацилина или хлоргексидина). Средством обильно смачивают тампон и аккуратными движениями промывают рану. Используют антисептические препараты и при перевязках, когда необходимо безболезненно отделить повязку от поврежденной поверхности.
Мазь на открытую рану наносят (только после остановки кровотечения!) тонким слоем и накрывают чистым перевязочным материалом. Что касается лечения гнойных глубоких ран, здесь целесообразно закладывать пропитанные лекарством тампоны. Если средство предварительно наносят на сложенную в несколько слоев марлю, необходимо его распределить равномерно и следить, чтобы слой не был толще 2-3 мм.
Другие вспомогательные мази
Применение вспомогательных средств при лечении раны, как правило, зависит от стадии ее заживления. Первую стадию восстановления поврежденных тканей характеризует наличие гнойного отделяемого, воспалительного процесса, участков некротизации тканей, а также нарушение всех процессов метаболизма и микроциркуляции в поврежденной зоне, и весьма высокий уровень загрязненности, в том числе и различными микроорганизмами.
Оптимальнее всего в первый период применять ранозаживляющие препараты для открытых ран гелевой формы, например, Дермазин, Бактробан, Диоксиколь. Во второй фазе главным действием применяемых мазей становится очищение ран от выделяемого гноя и снижение выработки серозного экссудата, без чего невозможно начало процесса грануляции поврежденных тканей. На этом этапе можно использовать мази: Бетадин, Вулнузан, Карбодерм-Дарница, Прополисную мазь, Спасатель, Метилорациловую мазь, Септалан, Титриол-ОСТ.
Третьей фазой является заживление раны, образование нового эпителия и рубца. При этом мази должны усиливать кровообращение в месте нанесения, стимулировать процессы регенерации. В этой стадии можно использовать в качестве дополнительного средства, например, к Актовегину или Солкосерилу мази Мефенат или Бепантен.
Опрелость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Опрелостью называется нарушение целости кожных покровов, образующих крупные складки. Опрелость развивается в результате раздражающего и длительного увлажняющего влияния продуктов кожной секреции (кожного сала, пота), а также трения соприкасающихся поверхностей кожи.
Проявляется опрелость в виде покраснения кожных складок (бедренно-мошоночной, межъягодичной, подмышечных, под молочными железами у женщин, у тучных людей в складках живота, иногда в заушных складках, между пальцами стоп и кистей).
В дальнейшем, если лечение не начато, в глубине складки формируются поверхностные трещины, происходит отслойка верхнего слоя эпидермиса (шелушение). В запущенных случаях наблюдаются болезненные кровоточащие изъязвления (эрозии) пораженной поверхности кожи, покрытые серым или бурым налетом. Пациент отмечает выраженное жжение, боль и зуд.
Продолжительная опрелость может превратиться в экзему, которая сопровождается обильными высыпаниями на теле с присоединением стрептококковой инфекции или дрожжеподобного грибка. При присоединении инфекции на месте опрелости образуется открытая гнойная рана. В межпальцевых промежутках и в межъягодичной складке на поврежденной поверхности часто развивается грибковая флора.
Опрелости могут появиться на коже взрослого человека, у лежачего больного, однако больше всего подвержена воспалению кожа новорожденных.
Опрелость бывает детской и взрослой. По характеру возникновения – инфекционной и неинфекционной.
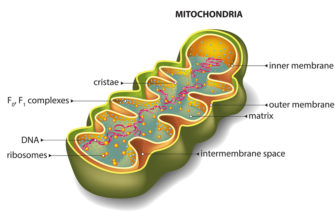
Различают несколько стадий опрелости:
- легкая – небольшое покраснение без нарушения целостности кожи;
- средняя – на фоне покрасневшей кожи видны незначительные эрозии, микротрещины, иногда мелкие гнойники;
- тяжелая – кроме покрасневшей кожи и трещин видны участки эрозий, язвочки, эпидермис местами отслаивается. Практически всегда присоединяется инфекция, бактериальная или грибковая. Крайнее проявление тяжелой степени – микробная экзема, при которой поражения утяжеляются аутоиммунным процессом.
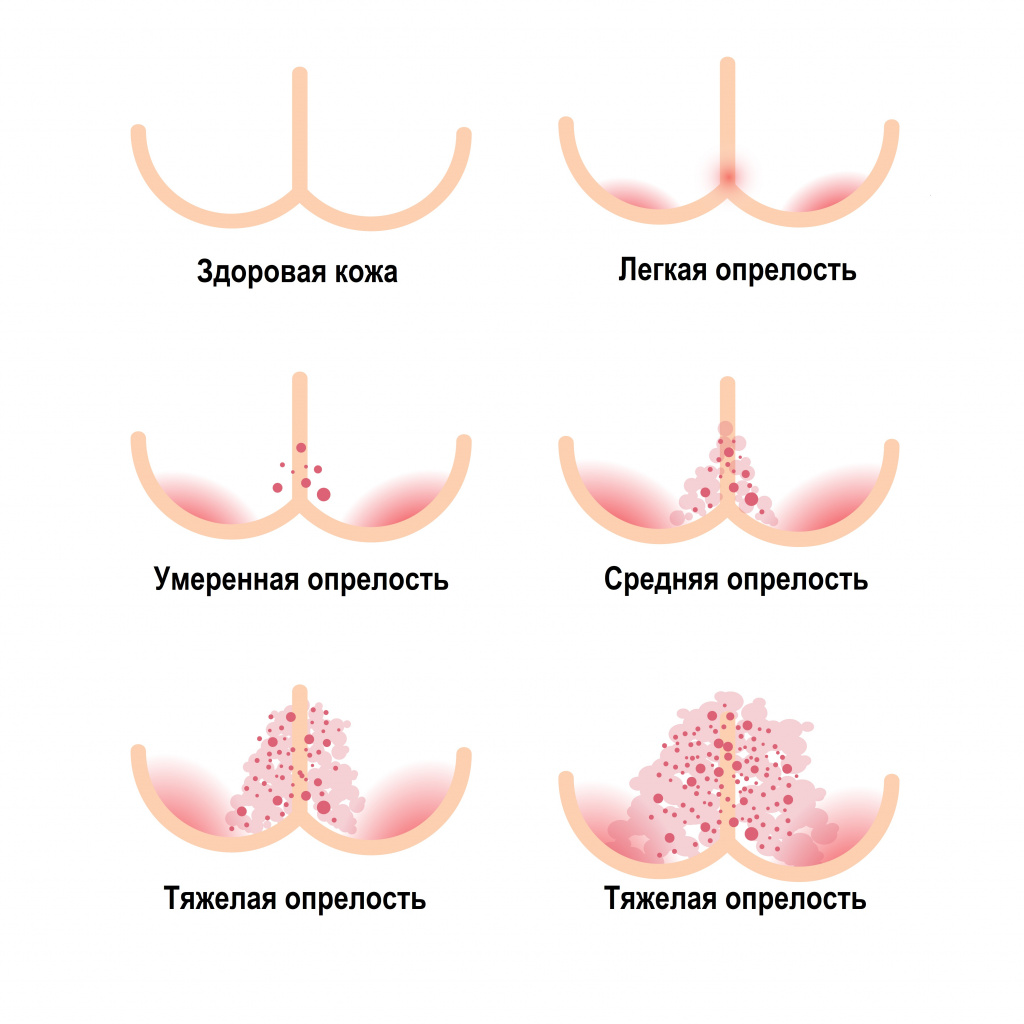
Опрелость может быть:
- пеленочной,
- импетиго (появляется в паховой области),
- аллергическое кольцо (на продукты питания и средства гигиены).
Чаще всего встречаются следующие виды опрелостей:
- мокнущие;
- диабетические, возникающие, главным образом, в паховых и бедренных складках, под молочными железами и в подмышечных впадинах;
- себорейные, возникающие за ушными раковинами, на шее, в подмышечных впадинах, паховых складках и в области пупка;
- стрептококковые;
- грибковые;
- под гипсом;
- между ягодицами;
- на стопах и ногах;
- пупочные.
Возможные причины возникновения опрелости
Основная причина возникновения опрелости – повышенная влажность кожи в области естественных складок и воздействие раздражающих химических компонентов. Иными словами, для появления опрелости должны быть созданы благоприятные условия, повышающие уязвимость кожи даже при незначительном механическом воздействии (трении).
В кале присутствуют ферменты (протеаза и липаза), которые буквально разъедают кожу, поэтому при диарее опрелости нередко развиваются в течение нескольких часов.
Опрелость у новорожденных может появиться по разным причинам, например, из-за трения или постоянной влажности под подгузником. Но основной фактор – контакт кожного покрова с мочой и калом.
Аммиак, который образуется при расщеплении мочевины, оказывает раздражающее воздействие на нежную кожу ребенка.
Каловые массы отличаются кислой реакцией. Если же малыш страдает диареей, то это также приводит к появлению опрелостей.
Причины возникновения опрелостей у детей:
- некачественные подгузники;
- редкая смена подгузников;
- небрежное вытирание тела ребенка после водных процедур;
- слишком сильное укутывание младенца;
- высокая температура воздуха в помещении.
Значительно повышает риск развития опрелостей аллергическая предрасположенность. У новорожденных и младенцев до года аллергическая реакция на продукты питания матери, детское питание, гигиенические средства, появление в рационе ребенка новой пищи, лечение антибиотиками малыша или матери также могут способствовать появлению опрелостей.
Еще один важный фактор – индивидуальные особенности детской кожи: если у младенца гиперчувствительная кожа, то риск опрелостей существенно возрастает.
Причины образования опрелостей у взрослых:
- плохая вентиляция воздуха в области кожных складок;
- усиленное потоотделение;
- сахарный диабет и другие эндокринные нарушения;
- избыточная масса тела, ожирение;
- непроизвольное мочеиспускание;
- аллергические реакции;
- инфекции кожи;
- геморрой;
- выделения из свищей и естественных анатомических отверстий у тяжелобольных пациентов;
- нарушение основных правил гигиены, недостаточное обсушивание складок кожи после купания.
У людей пожилого возраста снижается выработка эластина и коллагена, что сказывается на состоянии кожи, приводя к ее сухости, истончению, потере эластичности. Кожа легко травмируется, покрывается трещинами и воспаляется.
К каким врачам обращаться при опрелости
Лечение осуществляет врач-дерматолог или врач общей практики амбулаторно. При появлении опрелости у ребенка следует обратиться к врачу-педиатру, в сложных случаях к лечению привлекается детский дерматолог.
Диагностика и обследования при опрелости
Диагноз ставят на основании клинической картины – по месту поражения и внешнему виду пораженных участков кожи. Учитываются жалобы пациента и данные объективного осмотра.
При необходимости с пораженной поверхности кожи берутся мазки для последующего бактериологического исследования.
Дифференциальный диагноз проводят с экземой, эритразмой, кандидамикозом, стрептодермией, эпидермофитией стоп, псориазом.
Что делать при опрелости
Основой лечения опрелостей у детей является поддержание кожи ребенка чистой и сухой. Требуется частая смена подгузников, обработка кожи только натуральными тканями (лучше хлопковыми) без лишнего трения. Следует давать ребенку полежать без подгузника при его смене. Необходимо исключить использование в зоне соприкосновения подгузника с кожей спиртосодержащих средств, присыпок.
Основные действия родителей при появлении раздражения или опрелостей на коже младенцев:
- оптимизация микроклимата в комнате – нельзя допускать перегрева ребенка;
- обработка поврежденных участков кожи;
- активное купание.
Основные мероприятия для профилактики опрелостей у взрослых:
- ежедневно промывать естественные складки кожи с последующим их высушиванием с помощью прохладной струи воздуха (фена);
- проводить туалет кожи и складок после непроизвольных испражнений и мочеиспусканий;
- принимать воздушные ванны для складок кожи: лежать с руками, отведенными в стороны или верх, отводить ноги в сторону или выпрямлять их, выкладывать пациента на живот, прокладывать между пальцами ног или рук небольшие валики, чтобы пальцы были раздвинуты;
- исключить обработку складок вазелиновым, оливковым и другими маслами, поскольку они способствуют истончению кожи в ее складках;
- использовать для лежачих больных чистое и сухое постельное и нательное белье;
- как можно чаще менять памперсы при недержании мочи;
- отказаться от напитков и еды, способствующих возникновению аллергии;
- постараться устранить причины повышенного потоотделения;
- частые гигиенические ванны.
Важное условие успешного лечения опрелостей – устранение факторов, обусловливающих уязвимость кожных покровов, выполнение всех необходимых гигиенических требований.
Лечение включает средства с подсушивающим эффектом и иногда местные противовоспалительные препараты.
Несколько раз в день после обработки моющими средствами, растворами антисептиков или отварами трав кожу в складках следует хорошо просушивать и обрабатывать присыпками, мазями или кремами, содержащими противовоспалительные, дубильные компоненты. Эффективны средства, содержащие цинк, борную и таниновую кислоты. На месте повреждения образуется плотная корка, после отпадения которой кожные покровы восстанавливаются.
С целью профилактики повторного появления опрелостей следует поддерживать чистоту кожи, следить за тем, чтобы она всегда оставалась сухой. Возможно применение косметических масел, детского крема, уменьшающих трение кожи в области складок, или присыпок, обеспечивающих поглощение скопившейся влаги.
Лечение первой стадии опрелости сводится к следующему:
- регулярное очищение кожи больного;
- проведение воздушных ванн;
- сбалансированное питание для снижения потоотделения, причем вся еда и напитки не должны быть горячими;
- проведение лечения сопутствующих и хронических заболеваний для улучшения общего состояния больного.
Для ухода за зонами опрелости пользуются мазями на основе цинка и детскими присыпками. Хороших результатов подсушивания проблемных участков кожи и улучшения местного кровообращения можно добиться путем прогревания лампой Минина.
На этапе лечения опрелостей второй стадии необходимо подключить медикаментозные препараты:
- для уменьшения воспаления применяют препараты антисептического действия, например, салициловую кислоту или фурацилин;
- для улучшения регенерационных процессов следует применять мази с витаминами группы B;
- антигистаминные препараты помогают снять зуд.
Лечение запущенных опрелостей третьей стадии проходит строго под контролем врача. Ухаживающим родственникам необходимо тщательно следовать всем предписаниям. С целью уменьшения выраженности воспалительного процесса и предотвращения развития инфекции часто используют примочки, пропитанные жидкостью Бурова. Концентрацию раствора определяет врач.
В ряде случаев могут потребоваться рентгенотерапия и ультрафиолетовое облучение.
При присоединении вторичной инфекции назначаются антибактериальные или противогрибковые средства.
Необходимо помнить, что места опрелостей очень болезненны, поэтому при обработке их ни в коем случае нельзя тереть, а только промакивать или обмывать струей воды или антисептического раствора.
- Беляева И.А. Современные рекомендации по уходу за кожей новорожденного: традиции и инновации (обзор литературы) // «РМЖ». – 2018. – №2. – С. 125-128.
- Устинов М.В. Эмпирическая терапия воспалительных поражений кожи крупных складок // «РМЖ». – 2016. – №14. – С. 945-948.
- Родионов А.Н. Грибковые заболевания кожи: руководство для врачей (2-е изд.) // – СПб, 2000. – 288 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Боль в паху: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Пах, или паховая область – это часть нижнего края брюшной области, примыкающая к бедру. В проекции паховой области находится паховый канал, через который проходит семенной канатик у мужчин, идущий в мошонку, и круглая связка матки у женщин.
При ослаблении стенок пахового канала через него могут выходить петли кишечника, образуя паховую грыжу.
Рядом расположены крупные сосуды – бедренная артерия и большая подкожная вена ноги, паховые лимфатические узлы, собирающие лимфу от органов малого таза.
Анатомическая близость паховой области с различными органами и системами обусловливает огромное множество состояний, при которых может возникнуть боль в паху.
Разновидности боли в паху
Боль в паху может быть односторонней или двусторонней. Она может развиваться быстро и интенсивно (острое течение) или медленно и постепенно (подострое течение). Быть кратковременной или хронической. Часто боль в паховой области является отраженной, то есть отдающей из какого-то органа.
Возможные причины боли в паху
Боль в паховой области может быть как тревожным симптомом, свидетельствующим о развитии заболевания, так и наблюдаться при некоторых физиологических состояниях.
К основным причинам, вызывающим боль в паху, врачи относят:
- болезненные менструации;
- желтое тело беременных (временная железа, которая вырабатывает прогестерон, необходимый для сохранения беременности, и эстроген – иногда желтое тело имеет увеличенные размеры, что может привести к появлению болевого синдрома);
- травмы паховой области;
- инфекционно-воспалительные заболевания органов малого таза, в том числе при инфекциях, передающихся половым путем;
- растяжение и ослабление мышц и связочного аппарата может возникать на поздних сроках беременности, при паховой грыже, проптозе живота, растяжении приводящей мышцы бедра у спортсменов;
- онкологические заболевания органов малого таза;
- увеличение паховых лимфатических узлов при воспалительных и онкологических заболеваниях органов малого таза, лимфомах.
При каких заболеваниях возникает боль в паху
Боль в паху может сопровождать заболевания следующих органов и систем:
1) половой системы:
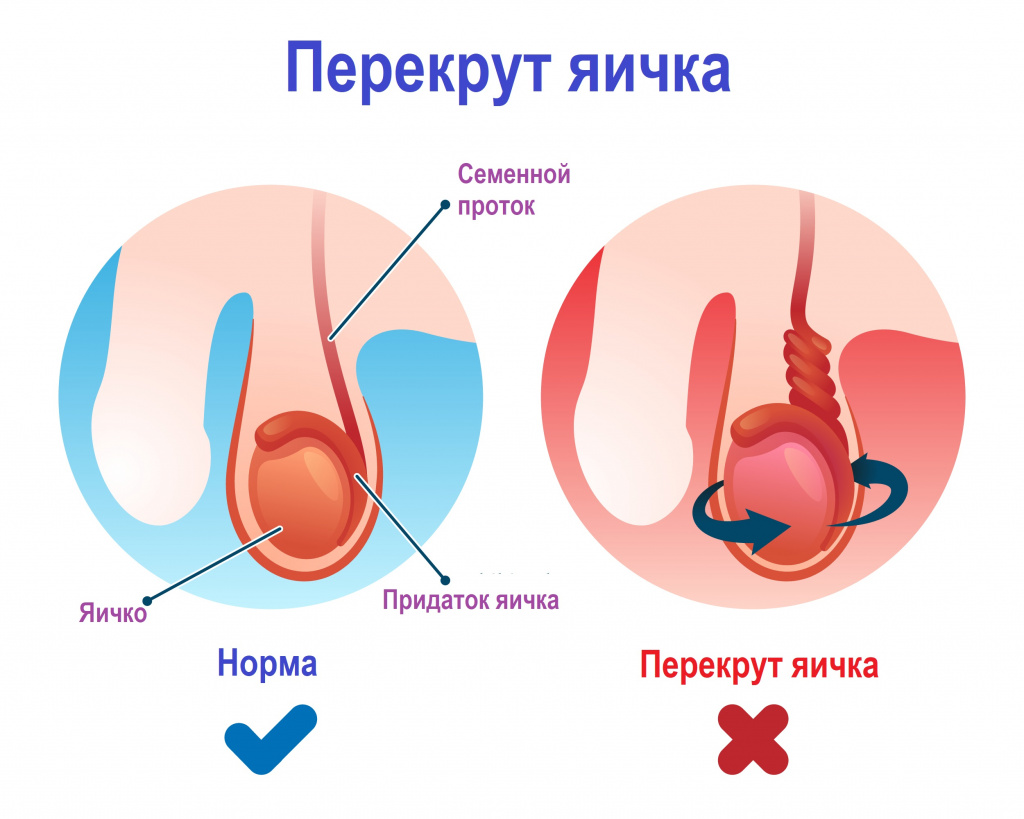
2) мочевыделительной системы: мочекаменная болезнь, воспаление мочевого пузыря и уретры и др.;
3) кишечника: воспаление аномально расположенного аппендикса, воспаление прямой кишки, дивертикулит, колики, онкологические заболевания прямой кишки т.д.;
4) костно-мышечной системы: грыжи позвоночных дисков с компрессией корешков спинного мозга, артроз или артрит тазобедренного сустава, асептический некроз головки бедренной кости и др.
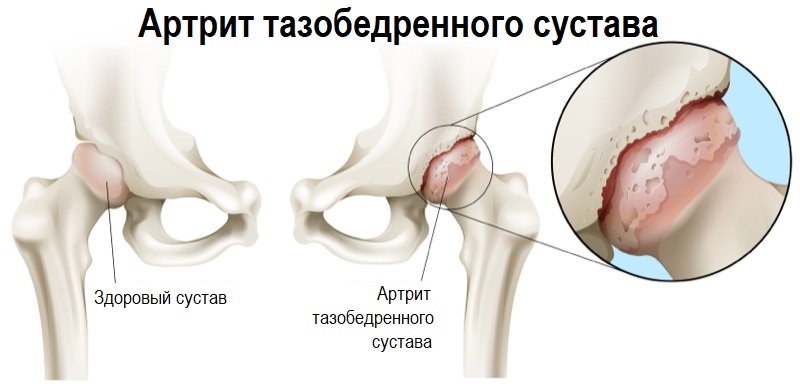
К каким врачам обращаться при боли в паху
Сначала можно обратиться к врачу общей практики, терапевту или педиатру. После установления предположительной причины боли пациента, если необходимо, направляют к узким специалистам: хирургу, гинекологу, нефрологу, урологу, неврологу, ортопеду, проктологу.
Диагностика и обследования при боли в паху
До выбора метода лечения врач должен выяснить характер, время и скорость нарастания боли, является ли боль одно- или двусторонней, уточнить, сопровождается ли боль повышением температуры, выделениями из влагалища, полового члена, расстройствами мочеиспускания (задержкой, болезненностью, неприятными ощущениями), есть ли кровь в моче, была ли тошнота и/или рвота. Врач обращает внимание на походку пациента и объем движений в тазобедренном суставе. Выясняет, болит ли где-то еще, например, в мошонке, животе, над лобком, в подвздошной области, в пояснице, бедре. Важно знать, предшествовала ли боли травма, усиленная физическая нагрузка, поднятие тяжести, сексуальный контакт. Специалист проводит осмотр паха, промежности, мошонки, проверяет, нет ли в мошонке патологических образований, оценивает состояние мышц передней брюшной стенки, наружного пахового кольца.
В целях дифференциальной диагностики пациентам рекомендуется проведение общего анализа крови, общего анализа мочи, ультразвукового исследования органов малого таза, органов мошонки, органов мочевыделительной системы, предстательной железы, паховых лимфатических узлов, необходимо исследовать посев мочи, мазок на флору из влагалища, осуществить поиск инфекций, передаваемых половым путем (прицельно, например, гонококка и хламидии или в составе комплексного исследования).
УЗИ органов мошонки
Ультразвуковое сканирование тканей структурных элементов мошонки для поиска патологий этого органа.
УЗИ лимфатических узлов одной группы
Ультразвуковое сканирование группы лимфатических узлов для оценки их размеров и структуры с целью выявления воспалительных или онкологических заболеваний.
В некоторых случаях потребуется проведение магнитно-резонансной томографии поясничного отдела позвоночника, рентгенографии костей таза, исследование онкомаркеров (альфа-фетопротеина и т.д.).
Рентген костей таза
Рентгенологическое исследование, позволяющее оценить структуру костей таза и тазобедренного сустава.
Альфа-фетопротеин (АФП, alfa-Fetoprotein)
Что делать при боли в паху
Учитывая многообразие причин, которые могут вызвать боль в паху, не нужно самостоятельно пытаться ставить диагноз.
До обращения за медицинской помощью не принимайте никаких лекарственных препаратов, это может повлиять на течение заболевания, затруднить его диагностику или привести к развитию осложнений.
При острой интенсивной боли в паху, особенно если она сопровождается подъемом температуры, кровянистыми выделениями из влагалища, кровью в моче или кале, тошнотой, рвотой, изменением цвета мошонки, необходимо незамедлительно обратиться за скорой медицинской помощью.
Лечение боли в паху
При воспалительных и инфекционных заболеваниях проводится консервативная терапия.
В зависимости от возбудителя применяют антибактериальные, противовирусные, противогрибковые средства в комплексе с противовоспалительными и обезболивающими препаратами.
Лечение эндометриоза проводится гормональными препаратами или путем хирургического удаления проблемных участков эндометрия.
Некоторые состояния, например, разрыв кисты яичника, внематочная беременность, перекрут яичка (при несвоевременном обращении), перекрут гидатиды яичка, аппендицит, ущемление паховой грыжи, требуют экстренного хирургического вмешательства.
При неэффективности консервативного лечения у пациентов с кистой яичника, кистой семенного канатика, варикоцеле, водянкой яичка проводят плановые операции. При неущемленной паховой грыже – плановое оперативное укрепление пахового канала.
Лечение онкологических заболеваний зависит от стадии процесса, наличия метастазов. Удаляется опухолевый очаг, совместно с пораженными лимфатическими узлами, а затем проводится химио- или лучевая терапия.
Пациенты с лимфомой получают курсы химиотерапевтического, биологического лечения, лучевую терапию отдельно или в комбинации, возможна трансплантация костного мозга.

Длительное заживление раны
Длительное заживление раны: причины, диагностика и способы лечения
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).
Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.
Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
Заболевания, приводящие к длительному заживлению ран:
- Атеросклероз артерий приводит к закрытию просвета сосудов и снижению притока кислорода к тканям. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, происходит повреждение сосудистой стенки с накоплением в ее слоях клеток, наполненных белково-холестериновыми комплексами. В дальнейшем поврежденный сосуд прорастает соединительной тканью. Артерии становятся жесткими, ригидными. Возникают условия для образования тромбов (сгустков крови) в просвете сосудов, что нарушает питание тканей и ведет к длительному процессу заживления ран.
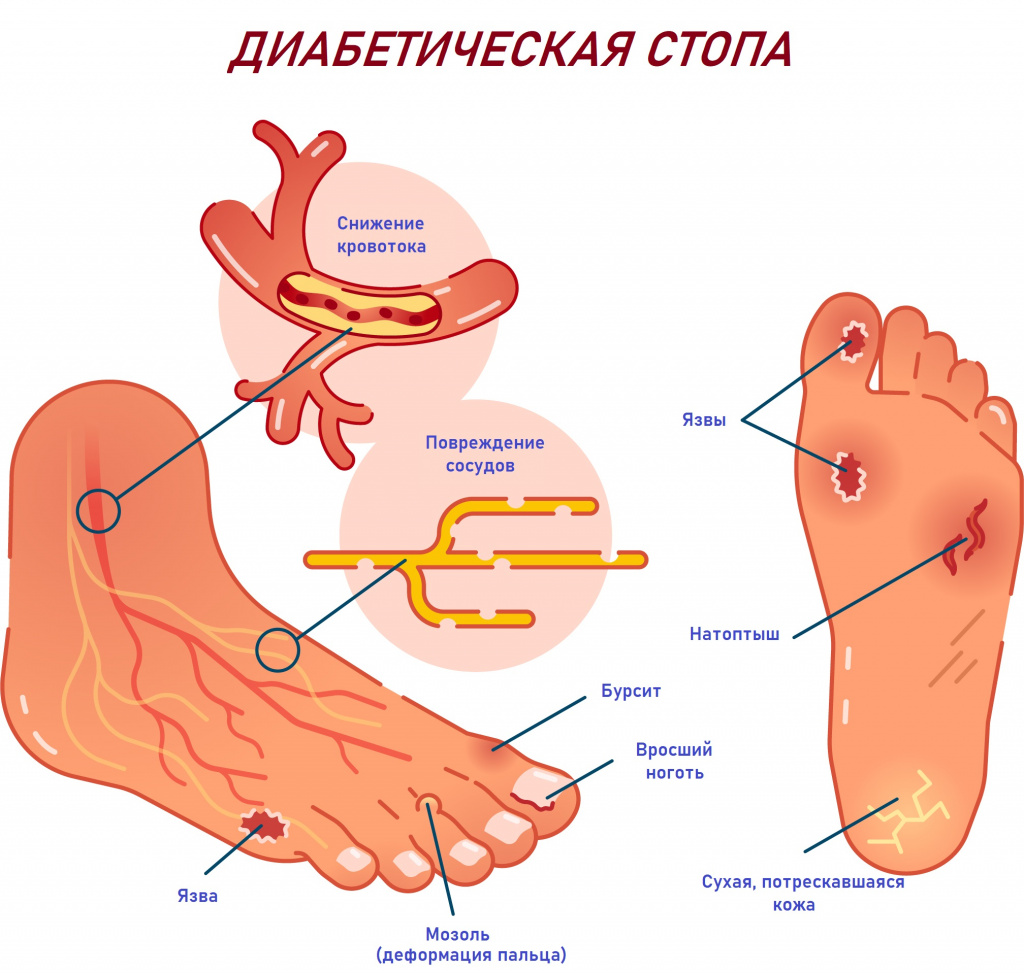
- Сахарный диабет – эндокринное заболевание, характеризующееся нарушением баланса доставки глюкозы и ее использования в организме. При высоком уровне глюкозы крови происходит повреждение сосудистой стенки и сбой работы многих систем.
При сахарном диабете долго заживают любые раны, даже самые маленькие.
Опаснее всего раны, расположенные в области стопы. Такие раны часто появляются в результате случайных мелких травм. Хронические или незаживающие раны при сахарном диабете характеризуются нарушением нарастания эпителия (верхнего слоя кожи) и длительным воспалением.
- Хроническая сердечная недостаточность возникает при разных заболеваниях сердца, может развиваться незаметно в течение многих лет. Постепенно ухудшается работа сердца, появляются отеки и потребность в увеличении концентрации кислорода в крови, затем – одышка, учащенное сердцебиение.
Происходит замедление кровотока и снижение притока кислорода и питательных веществ к тканям.
Отеки также замедляют процесс регенерации тканей.
- Анемия – это уменьшение количества красных кровяных клеток (эритроцитов) и гемоглобина в крови. Заболевание характеризуется кислородным «голоданием» тканей.
- Онкологические заболевания – еще одна причина длительного заживления раны. Опухоль растет и забирает на себя часть циркулирующей крови со всеми питательными элементами и кислородом. Также при опухолях часто присутствует интоксикационный синдром, влияющий на все процессы в организме, в том числе и на процесс регенерации тканей. В настоящее время при лечении онкологических заболеваний широко используют химио- и лучевую терапию. У обоих методов в качестве побочного эффекта отмечаются длительно незаживающие раны.
- Хронические заболевания легких сопровождаются нарушением газообмена в них. В результате этого патологического процесса ухудшается насыщение кислородом гемоглобина, уменьшается транспорт кислорода к тканям, что замедляет заживление ран.
- Из-за иммунных проблем очень плохо заживают раны у больных ВИЧ.
К каким врачам обращаться при длительном заживлении ран
Долгое заживление ран вынуждает пациента обратиться за медицинской помощью. В первую очередь, требуется консультация хирурга. При наличии хронических заболеваний может понадобиться консультация
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.
С-реактивный белок (СРБ, CRP)
УЗИ вен нижних конечностей (допплер)
Альфа-Амилаза (Диастаза, Alpha-Amylase)
Что делать при длительном заживлении ран
- Обратиться к специалисту – самостоятельное лечение может привести к необратимым последствиям, вплоть до потери конечности или развития сепсиса.
- Обеспечить полноценную диету с достаточным количеством основных питательных веществ и микроэлементов, учитывая наличие сопутствующих заболеваний, например сахарного диабета.
- Ограничить прием алкоголя и курение. Обе вредные привычки вызывают спазм сосудов, нарушая кровообращение в области раны.
- При отсутствии противопоказаний выполнять умеренные физические нагрузки для нормализации кровообращения.
Лечение при длительном заживлении ран
Самостоятельные попытки лечения долго незаживающих ран во многих случаях безуспешны и способны ухудшить прогноз заболевания.
При появлении признаков воспаления: боли, отека, покраснения и подъема температуры окружающих тканей, истечения гноя и крови необходимо обратиться за медицинской помощью.
Врач после осмотра проведет хирургическую обработку раны, даст рекомендации по выполнению перевязок. По назначению врача можно использовать специальные заживляющие повязки, применять антибактериальные и регенерирующие мази. В ряде случаев назначают курс лечения плазмой крови, обогащенной тромбоцитами (из тромбоцитов высвобождаются факторы роста, способствующие заживлению раны). В сложных случаях хирург может порекомендовать аутодермопластику – операцию по пересадке собственного кожного лоскута в область раны.
- Петров С.В. Общая хирургия: учебник. 4-е изд., перераб. и доп. – М. ГЭОТАР-Медиа, 2014. 832 с.
- Просянникова Н.В., Липова Н.Е., Покровский К.А., Тарасенко Г.Н. Современные методы лечения длительно незаживающих ран кожи. Российский журнал кожных и венерических болезней. № 6, 2012. С. 47–51.

Мозоли, натёртости и сбитые ногти



Бегуны, впервые приступившие к тренировкам, нередко упускают из виду угрозу получения мелких травм: мозолей, натертостей, сбитых ногтей. А ведь пока повреждения не заживут, придется отложить занятия спортом. Чтобы не выбиться из режима и сберечь свое здоровье, нужно знать о тонкостях правильной экипировки и гигиены бегуна.
Причины, симптомы и профилактика
Чаще всего натертости возникают в деликатных местах – подмышками и на внутренней стороне бедер – там, где поверхности тела трутся друг о друге. В зоне риска находятся и особенно чувствительные кожные зоны, которые соприкасаются с одеждой. Так, во время преодоления длинных дистанций спортсмены нередко натирают до крови соски. Образуются натертости и между пальцами ног, если надеть обувь не по размеру.
При правильном выборе белья и спортивной одежды появления раздраженных, стертых и кровоточащих участков удастся избежать. Соленый пот не смягчает кожу, а только усиливает раздражение, поэтому прилегающая к телу ткань должна легко впитывать и отводить влагу. Для тренировок лучше приобрести бесшовное белье. Если швы все-таки есть, они должны быть немногочисленные, аккуратные, неощутимые, «плоские». Оптимальными свойствами обладает специальная одежда для бегунов. Стоит поискать именно ее среди большого количества моделей разнообразных спортивных брендов.
Бегунам нельзя забывать о гигиене. Это важная составляющая здорового образа жизни. Чтобы не вызвать раздражения, одежда спортсмена должна быть свежая, без застарелого пота и бактерий. Для сохранения влагоотводных свойств и мягкости тканей, используют только порошок для деликатной стирки или мыло.
Уберечь кожу от натертостей помогут смазки (вазелин, спортивные лубриканты). Если проблема уже возникла, то для скорейшего заживления натертости обрабатывают детской присыпкой с тальком или кукурузным крахмалом. Присыпка подсушивает и снимает воспаление. Мужчины-спортсмены, защищая соски, перед стартом заклеивают их пластырем.
Полные люди с жировыми складками сильнее рискуют пострадать от натертостей. Плохо также, если организм бегуна обезвожен. В этом случае кожа приобретает дополнительную чувствительность и склонность к раздражениям.
Полезные рекомендации
Из-за сильного трения между пальцами и на подошвах ног образуются болезненные уплотнения – мозоли. Их появление провоцирует неудобная обувь. Чтобы кроссовки в будущем не доставляли неудобств, перед покупкой их нужно обязательно примерить. Стопа увеличивается к вечеру, поэтому за обновкой лучше отправляться во второй половине дня. Полезно приобрести сразу две-три пары кроссовок, чтобы чередовать их. Спортивная обувь должна сидеть удобно и не сдавливать стопу. После 500 км пробега стоит задуматься о приобретении новой пары.
Начинающие бегуны с лишним весом и непроработанной техникой бега могут подстраховаться ортопедическими стельками. Они снизят риск мелких травм, которым особенно подвержены полные нетренированные люди.
Носки для пробежек выбирают так же, как и белье. Они должны быть целые, чистые, сухие, изготовленные из шерсти или синтетики. Хлопковые для бега не подойдут.
Превентивные меры
Если во время тренировки бегун почувствовал боль в пальце ноги, а после обнаружил почерневшую ногтевую пластину – это черный ноготь. Такая гематома – следствие тесной обуви или неправильной техники бега. Поврежденный ноготь отслоится месяца через два. До тех пор его нужно заклеивать пластырем.
Красоту и здоровье ног удастся сохранить, если к выбору кроссовок для бега не относиться легкомысленно. Нельзя, чтобы большой палец ноги вплотную упирался в передний край обуви. Пальцы должны чувствовать себя свободно, а не быть стиснуты друг к другу. Ногти на ногах следует вовремя подрезать – это снизит вероятность травмы.
Читайте далее
Удалить нельзя сохранить: выбор для желчного пузыря
Методы лечения холелитиаза: выбор методов лечения желчнокаменной болезни в России и зарубежных странах.
Как начать бегать: советы новичкам

Каждый новичок, решивший приобщиться к полезному бегу, наверняка не понаслышке знаком с ощущением глобальной нехватки дыхания, возникающим в начале занятий спортом уже на первом круге непрерывного кросса.
Фитнес на беговой дорожке: основные правила

Занятия на беговой дорожке – один из лучших способов избавиться от лишнего жира и подтянуть мышцы. В этой статье мы расскажем, сколько и как следует тренироваться, если вы хотите похудеть, или поддерживать текущий вес.

Среди множества направлений фитнеса бег является самой массовой разновидностью спортивных тренировок. Будучи одинаково доступным видом фитнеса для женщин и мужчин, бег, при регулярных занятиях, способен приносить поистине удивительные результаты, помогая спортсмену поддерживать тело и организм в идеальном состоянии.
Интервальный бег для похудения

Среди прочих фитнес-упражнений, направленных на сжигание жира, интервальный бег занимает лидирующую позицию. Ведь он позволяет существенно ускорить обменные процессы на период до двух суток.
Как правильно бегать

Бег является одним из самых доступных видов спорта. Для него не нужны какие-либо приспособления или абонемент в дорогую фитнес-студию. Но при этом необходимо соблюдать определенные правила, иначе занятия могут организму даже навредить.