- Диагностика
- Медицинский эксперт статьи
- Что делать
- Боль в правом боку при движении
- Профилактика боли после еды в правом подреберье
- Не норма
- Разновидности боли в правом подреберье
- Острая боль в правом подреберье
- Тупая боль и тяжесть в правом подреберье
- Ноющая боль в правом подреберье
- Режущая боль в правом подреберье
- Что может вызывать боль внизу живота справа
- Боль после еды в правом подреберье при желчнокаменной болезни и дискинезии желчного пузыря
- Боль после еды в правом подреберье при язвах желудка и двенадцатиперстной кишки
- Боль в боку при ходьбе
- Что делать при боли и тяжести в правом подреберье
- Диагностика при боли и тяжести в правом подреберье
- Лабораторные методы исследования
- Инструментальные методы обследования
- Заболевания, при которых появляются боль и тяжесть в правом подреберье
- Мочекаменная болезнь
- Аппендицит
- Кишечная непроходимость
- Гепатит
- Травмы печени
- Воспаление лёгких и плевры
- Сердечная недостаточность
- Межрёберная невралгия
- Синдром раздражённого кишечника
- Воспалительные заболевания кишечника
- Осложнения и последствия
- Поражение женской репродуктивной системы
- Лечение
- Виды боли в правой нижней части живота
- Прогноз
- Боль после еды в правом подреберье при жировой дистрофии печени
- Лечение боли в правом боку при движении
- Как вовремя распознать аритмию
- Как нейтрализовать боль в боку при ходьбе?
- Диагностика боли после еды в правом подреберье
- Дифференциальная диагностика
- Боль после еды в правом подреберье при гепатите
- Что может вызывать боль в боку во время бега
- Дегенеративные изменения в позвоночнике
- Заболевания желудочно-кишечного тракта
- Нарушение режима питания
Диагностика
При сильном дискомфорте в правой нижней части живота необходимо сразу записаться к врачу, особенно когда он усиливается. После тщательного опроса и физического осмотра обычно назначают основные анализы. К ним относятся:
- общий анализ крови, (СРБ и СОЭ обязательны);
- электролиты;
- активность АСТ, АЛТ, ГГТП и ЩФ;
- уровни креатинина и глюкозы в сыворотке;
- анализ мочи;
- в некоторых случаях также ЭКГ.
Могут понадобиться дополнительные анализы, например, на амилазу (при рвоте и подозрении на отклонения поджелудочной), билирубин (при подозрении на поражение печени) или тропонин (при болях в сердце).
На следующем этапе диагностики обязательно проводят УЗИ органов брюшной полости, а также эндоскопические исследования, в первую очередь гастроскопию и колоноскопию, реже рентген.
Медицинский эксперт статьи
, медицинский редактор Последняя редакция: 20.11.2021
Часто человек сталкивается с ситуацией, когда при быстрых движениях у него появляется боль в боку при ходьбе. Это может случиться во время бега или даже медленной ходьбы. Каковы причины этой боли?
Что делать
— Как лечится аритмия?
— В зависимости от вида аритмии и степени ее опасности доктор выбирает тактику наблюдения, медикаментозной терапии или хирургического вмешательства.
— Всегда ли нужен кардиостимулятор?
— Конечно, нет. Часто люди думают, что кардиостимулятор каким-то образом лечит сердце, но это не так. Он лишь не дает сердцу биться реже заданной границы в нужном диапазоне частоты, а также позволяет врачу правильно назначить в адекватных дозировках медикаментозную антиаритмическую терапию.
Существует также такой вид стимулятора как кардиовертер- дефибриллятор, который помогает вовремя устранить угрожающие жизни нарушения ритма. Он как чуткий спасатель внимательно «слушает» сердечко, и, если вдруг распознает опасную аритмию, тут же ее купирует с помощью импульсов.

— Каких правил должен придерживаться человек, у которого часто наблюдается аритмия?
— Сперва нужно выяснить (вместе с врачом), что является провоцирующим фактором нарушения сердечного ритма. Таковыми часто бывают:
- алкоголь;
- газированные напитки;
- повышенное давление;
- переедание;
- чрезмерная физическая нагрузка
и так далее.
В соответствии с этим пунктом нужно пересмотреть свой образ жизни, исключить провоцирующий фактор.
Физическую активность полностью убирать не стоит, просто она должна быть умеренной. Посоветуйтесь со своим доктором. Кому-то подходит простая ходьба, кому-то йога или пилатес, кому-то необходима специальная лечебная гимнастика, но двигаться нужно обязательно, не допуская перегибов.
— У профессиональных спортсменов риск возникновения аритмии достаточно высок. А все потому, что сердце — это тоже мышца и постоянные тренировки влияют и на него. Стенки миокарда становятся толще, а чем они толще, тем выше риск изменения «электрики сердца», и инициирующий импульс может возникнуть в другой области, что спровоцирует аритмию. Поэтому спортсменам необходимо врачебное наблюдение и своевременное ограничение нагрузок.
Что касается питания, какой-то особой диеты не требуется. В отдельных случаях специалист может порекомендовать продукты с большим содержанием магния, кальция, калия или прописать курс витаминов и минералов.

Порок сердца может быть бессимптомным! Кардиохирург о том, как заметить болезнь вовремя
Как гаджеты спасают наши жизни: что стоит знать о телемедицине
Боль в правом боку при движении
Понятно, что при таком обширном списке причин боли после еды в правом подреберье, даже симптоматическое лечение не может быть одинаковым для всех. Терапия будет зависеть от того заболевания, которое вызывает боль, и целью комплексного лечения является устранение первопричины боли после еды в правом подреберье – с учетом характера проявления конкретной болезни, индивидуальных особенностей каждого пациента, его состояния и сопутствующих патологий.
Так что прием спазмолитических обезболивающих медпрепаратов применяется лишь для снятия спазма и болевого синдрома. А для избавления пациентов от их причины используется широкий спектр современных лекарственных средств, и их подбор и дозировка осуществляются лечащим врачом индивидуально.
К примеру, при терапии желчнокаменной болезни – при размере камней не более 2 см в диаметре – назначаются специальные препараты, способствующие их растворению. Если через год-полтора камни в желчном пузыре не исчезли, может быть назначено их удаление хирургическим путем (холецистэктомия).
Лечение дискинезии желчного пузыря и желчевыводящих путей проводится с помощью приема назначенных врачом желчегонных и спазмолитических лекарственных средств, а также специальной диетой. В лечении панкреатита (воспаления поджелудочной железы) применяются антиферментные лекарственные средства, спазмолитики, препараты с цитостатическим действием, а также лечебное голодание. А терапия хронического гепатита предполагает широкое применение дезинтоксикационных методик, прием противовирусных лекарственных средств и гепатопротекторов – препаратов, положительно влияющих на функцию печени.
Обязательным и важнейшим компонентом комплексного лечения боли после еды в правом подреберье является диета! Врачи рекомендуют уменьшить объем и калорийность употребляемой пищи и полностью исключить из рациона жирное, копченое, острое и жареное, отказаться от пряностей, консервов, алкоголя и газированных напитков.
Профилактика боли после еды в правом подреберье
К профилактическим мерам, направленным на предотвращение возникновения боли после еды в правом подреберье, относятся:
- снижение избыточной массы тела,
- правильный режим питания (небольшими порциями 4-5 раз в день),
- низкокалорийная диета,
- достаточное употребление жидкости (1,5-2 литра в день),
- ежедневная утренняя зарядка и посильная физическая нагрузка,
- отказ от алкогольных напитков.
Специалисты в области лечебного питания советуют при болезнях, которые сопровождаются болями после еды в правом подреберье, употреблять продукты, которые способствуют снижению уровня холестерина в крови и улучшению оттока желчи: гречневую и овсяную крупы, отруби, овощи, фрукты, ягоды, сухофрукты, растительные масла (кукурузное, оливковое, подсолнечное), кисломолочные продукты.
Не норма
— Что считается нарушением?
— Нарушение ритма сердца (аритмия) возникает в том случае, когда электрические импульсы, инициирующие сердечные сокращения, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно (не ритмично).

— Почему так происходит?
— В основе аритмии лежит изменение условий формирования возбуждения сердечной мышцы или аномалии путей его распространения.
Причин может быть множество. Среди них:
- болезни сердца;
- высокое артериальное давление;
- сахарный диабет;
- курение;
- чрезмерное употребление алкоголя и кофеина;
- стресс;
- заболевания щитовидной железы;
- электролитные нарушения (слишком низкая или слишком высокая концентрация влияют на электрическую активность сердца);
- анемия (снижение количества переносящих кислород красных кровяных клеток).
Употребление стимуляторов также является причиной нарушений ритма сердца. Амфетамин и кокаин могут поражать сердечную мышцу и приводить к внезапной сердечной смерти вследствие фибрилляции желудочков.
— Считается, что аритмия — проблема пожилых людей. Так ли это?
— Можно взять практически любого человека (пусть молодого, и пусть даже без жалоб на здоровье), установить специальный аппарат, который будет регистрировать сердечный ритм в течение суток, и, поверьте, хотя бы минимальные сбои в работе сердца обнаружатся с гарантией 99,9%. Это вовсе не значит, что будет выявлена патология, я лишь хочу сказать, что идеального сердца нет ни у кого. Мы же не роботы.
Аритмия — проблема распространенная, и у молодежи она, к сожалению, тоже встречается. Но все-таки возраст играет свою роль. Чем старше человек, тем больше жесткость стенок миокарда (мышечный средний слой сердца, составляющий основную часть его массы), увеличиваются размеры сердца, изменяется структура самой мышцы. Эти факторы влияют на способность сердца должным образом сокращаться и провоцируют появление самого распространенного вида нарушения ритма — мерцательной аритмии. Поэтому у пожилых людей риски, конечно же, выше.

— В чем главная опасность аритмии?
— В тяжелых случаях, ввиду недостаточного сердечного выброса, она может провоцировать головокружения, потерю сознания, ухудшение кровоснабжения сердца и головного мозга.
Некоторые виды аритмии (например, все та же мерцательная) могут способствовать возникновению инсульта. В левом предсердии есть своеобразный кармашек, который называют ушком. В этой области кровоток замедлен. При очень быстром хаотичном сокращении волокон предсердия в данную зону забиваются форменные элементы (клеточная часть крови) и формируется тромб. Если в какой-то момент ушко тоже сократилось, существует риск, что оно вытолкнет тромб, и кровь понесет его к близлежащим сосудам головы.
Существует шкала, по которой доктор оценивает риски образования тромбов для конкретного человека. Если эти риски высоки, человеку назначаются специальные препараты.
Разновидности боли в правом подреберье
Боль в правом подреберье может быть острой, тупой, режущей или ноющей.
Острая боль в правом подреберье
Как правило, острая, или так называемая колющая, боль выступает признаком серьёзной патологии. Так бывает при почечной колике — неотложном состоянии, при котором нарушается отток мочи из почки и верхних мочевых путей.
Кроме боли, на серьёзность состояния могут указывать сопутствующие симптомы: рвота, высокая температура, озноб, учащение пульса и резкое падение артериального давления.
При появлении подобных симптомов и любой острой боли следует немедленно вызвать бригаду скорой медицинской помощи.
Острая боль может появиться спонтанно, а может быть следствием физической нагрузки, смены положения тела, употребления алкоголя или жирной пищи.
Тупая боль и тяжесть в правом подреберье
Обычно тупая боль характерна для хронических или постепенно развивающихся острых заболеваний: пиелонефрита, мочекаменной болезни, холецистита, гепатита, панкреатита и других. Часто тупую боль пациенты описывают как тяжесть, дискомфорт, чувство распирания в области правого подреберья.
Подобную боль не следует оставлять без внимания. Без лечения возрастает риск прогрессирования болезни и развития тяжёлых осложнений.
Ноющая боль в правом подреберье
Ноющая боль чаще характеризуется пациентами как слабовыраженная, изматывающая, как будто растекающаяся, которая может распространяться на весь живот.
Ноющая боль не всегда имеет серьёзную причину. Так могут проявляться расстройства пищеварения или вирусные заболевания, поражающие желудочно-кишечный тракт (энтеровирусная инфекция, сальмонеллёз), а также функциональные расстройства желчевыводящих путей, так называемая дискинезия.
Режущая боль в правом подреберье
Режущая боль характеризуется пациентами как резкая, кинжальная, локализованная. Как правило, она исходит от определённого органа, например воспалённого аппендикса или закупоренного жёлчного пузыря.
При появлении режущей боли в правом подреберье следует как можно скорее обратиться за консультацией к врачу.
Что может вызывать боль внизу живота справа
Отклонения работы ЖКТ:
- Метеоризм. Накопление большого количества газа в толстой кишке вызывает боль и дискомфорт во всем животе или отдельной стороне (справа/слева).
- Запор. длительные периоды запоров неблагоприятно отражаются на ЖКТ.
- Холецистит. При хроническом холецистите тупая несильная, больше ноющая боль может отдавать под лопатку, в низ живота, поясницу.
- Дивертикулит. При осложненном дивертикулите беспокоит острая боль, хотя поражается чаще левая сторона (толстая и сигмовидная кишка), во многих случаях бывает генерализованная болезненность, так что точно определить локализацию трудно. Нужно отметить, что проживающих в Азии поражения развиваются именно справа. Если на фоне диагностированного дивертикулита боль становится сильной с развитием слабости и гипертермии, необходимо срочно обратиться к врачу, поскольку это может быть признаком осложнений (абсцессов, свищей, перфорации).
- Воспаление лимфатических узлов (мезаденит). Особенно часто развивается в сезон простуд. Возникает вторично после инфицирования ВДП (тонзиллит, фарингит), легких, ЖКТ (иерсиниоз, кампилобактерии) Преимущественно у молодых, немного чаще у женщин по сравнению с мужчинами. Проявляется вначале схваткообразными болями, затем они переходят в ноющие. Сопутствуют: тошнота, диарея, гипертермия.
- Болезнь Крона. При болезни Крона часто страдает подвздошная кишка, особенно ее последний участок (поэтому боль будет справа внизу). Течение волнообразное: в период обострений боли острые, в период ремиссии – ноющие, носят характер дискомфорта. Сопутствующие диарея, примеси крови в стуле, похудание встречаются в большинстве случаев.
- Аппендицит. Это воспаление аппендикса, небольшого пальцеобразного мешочка, выступающего из толстой кишки в нижней правой части живота.
Резкое начало боли при отсутствии каких-либо провоцирующих факторов. Характер может быть разный: колющая периодически усиливающаяся или наоборот тупая постоянная. Присутствуют слабость, тошнота, повышение температуры. нарушение характера стула (преимущественно диарея). Но следует учесть, что классическая локализация боли (нижний правый квадрант живота) бывает не всегда. Она может иррадиировать в центр и даже правую сторону.
Если не лечить, инфицированный аппендикс может разорваться и вызвать опасную для жизни инфекцию брюшной полости (перитонит). Вот почему аппендицит требует неотложной хирургии (удаления хирургическим путем).
Диагноз ставится на основании анамнеза пациента, физического осмотра, анализов крови и мочи, а также УЗ-изображений.
При развитии аппендикулярного инфильтрата боль будет длиться долго, можно нащупать образование, если на него надавить, боль становится резкой.
Гельминтозы. Боли периодические, преимущественно в ночное время, чаще схваткообразные с сопутствующим метеоризмом и нарушением дефекации, снижением веса.
- Опухоли. Опухоли желудочно-кишечного тракта могут расти “внутрь”, вызывать раздражение и постоянную несильную боль. При экзофитном росте “наружу”, в просвет кишечника, нарушается его проходимость и также будет вначале легкий, затем усиливающийся дискомфорт. Сопутствующие тревожные признаки: отсутствие аппетита, снижение веса и кал с примесью крови.
- Грыжи. Могут быть паховые и бедренные. Боль в основном тупая, становится сильнее при физических упражнениях/нагрузках и даже длительной ходьбе. Если не принять меры, может произойти ущемление грыжи, боль становится сильной, нетерпимой.
- Нефролитиаз. Камни в почках (прр локализации справа) становятся причиной острой нестерпимой боли, иррадиирующей в низ живота, область поясницы, бедра. Сопутствуют: выраженное беспокойство, невозможно принять положение для облегчения, мочеиспускание нарушено (дизурия, измение цвета мочи (от светло-розовой до бурой).
- Инфекция мочевыводящих путей (ИМП). Может поражать любой или все отделы мочевыделительной системы, но чаще всего мочевой пузырь и уретру. Общие симптомы включают дискомфорт и давление в нижней части живота (часто локализация непонятная, может быть и справа), жжение или дискомфорт при мочеиспускании, мутная или обесцвеченная моча.
При отсутствии лечения инфекция может распространиться на почки (пиелонефрит).
Боль после еды в правом подреберье при желчнокаменной болезни и дискинезии желчного пузыря
Образование в желчном пузыре камней – результат повышения поступления холестерина в желчь, изменения ее состава и застоя в желчном пузыре и его протоках.
К классическим признакам проявления желчнокаменной болезни (холетиаза) относят появление во рту горького вкуса, а приступообразная острая боль в правом подреберье после еды возникает чуть позже и в основном после употребления в пищу жиров или алкоголя. Приступ боли – с ознобом, рвотой и общей слабостью – может длиться и нескольких минут, и несколько часов.
Ноющая боль после еды в правом подреберье может наблюдаться при функциональном расстройстве желчевыводящей системы – ослаблении сократительной способности (дискинезии) желчного пузыря и желчевыводящих путей. На наличие данной патологии, кроме боли, указывает горечь во рту, снижение аппетита, постоянное чувство усталости и плохое настроение.
Боль после еды в правом подреберье при язвах желудка и двенадцатиперстной кишки
Двенадцатиперстная кишка (дуоденум) огибает головку поджелудочной железы и является начальным отделом тонкой кишки. Симптомы боли после еды в правом подреберье, а также ночные боли и боли на пустой желудок типичны для язвы двенадцатиперстной кишки, точнее, ее верхней расширенной части – луковицы (bulbus duodeni).
Чаще всего язве двенадцатиперстной кишки предшествует ее воспаление – дуоденит. При эрозивной форме дуоденита сначала разрушается слизистая оболочка, а затем образуется язва. Кроме ноющих или режущих болей при данном заболевании отмечаются диспептические явления в виде отрыжки, тошноты, рвоты, чувства распирания в эпигастральной области, метеоризма, а также такие вегетативные симптомы, как слабость и повышенная потливость. При жалобах на сильную (кинжальную) боль и головокружение необходима срочная медицинская помощь, так как это признаки прободении язвы двенадцатиперстной кишки.
В зависимости от локализации поражения при язвенной болезни желудка (которая, как и гастрит, вызывается бактерией Helicobacter pylori) боли появляются вскоре после еды или через полтора-два часа после приема пищи, а при глубокой язве в антропилородуоденальной зоне желудка – даже ночью. Однако, как подчеркивают гастроэнтерологи-клиницисты, боль при данной болезни не является специфическим симптомом, а ее основные характеристики (сила, частота, локализация) зависят от многих факторов. В частности, пациенты ощущают боль после еды в правом подреберье в основном при локализации язвы в привратниковой части (выходном отделе) желудка.

Боль и тяжесть в правом подреберье может быть симптомом десятков заболеваний.
Врачи выделяют первичные и вторичные боли. Первичные появляются сами по себе и не связаны с заболеваниями. Они возникают при ушибе или травме. Вторичные — это симптом другой болезни, например печёночной колики или сердечной недостаточности. На что указывают разные виды боли и тяжести в правом подреберье, а также что делать при их появлении, разбираем в статье.
Что такое правое подреберье
Разновидности боли в правом подреберье
Причины боли и тяжести в правом подреберье
Заболевания, при которых появляются боль и тяжесть в правом подреберье
К какому врачу обращаться при появлении боли и тяжести в правом подреберье
Диагностика при боли и тяжести в правом подреберье
Лечение боли и тяжести в правом подреберье
Боль в боку при ходьбе
Тактика лечения будет зависеть от причины боли. Так, при остром аппендиците поможет только хирургическое лечение, а при мочекаменной болезни — консервативная терапия.
Лечение мочекаменной болезни
В зависимости от размера камней и общего состояния пациента, используют консервативную терапию, дистанционное дробление или оперативные методы лечения.
В рамках консервативной терапии применяют спазмолитические препараты и анальгетики, иногда антибактериальные препараты.
Дистанционное дробление камней проводят с помощью прицельных ультразвуковых волн. После дробления песок и фрагменты камней выводятся с мочой самостоятельно.
Хирургическое удаление применяют в крайних случаях: при выраженном болевом синдроме, появлении крови в моче и прогрессирующей слабости. Суть хирургической операции — измельчение камней и удаление их из полости органа.
Ни один вид лечения не исключает рецидивов мочекаменной болезни. Для их предотвращения пациентам рекомендуют придерживаться разнообразной диеты с достаточным количеством овощей, фруктов и зелени, исключить алкоголь и другие вредные привычки, вести активный образ жизни.
Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Лечение кишечной непроходимости
Пациентов с кишечной непроходимостью госпитализируют в хирургическое отделение. Лечение зависит от тяжести непроходимости и может включать лекарственную терапию или оперативное вмешательство.
Лечение травм печени
Малейшее подозрение на травму печени — показание для срочной госпитализации и экстренного оперативного лечения.
Лечение паразитарных инфекций
Терапию паразитарных инфекций проводят антигельминтными препаратами.
Кроме того, врач может назначить симптоматические средства: жаропонижающие для снижения температуры, обезболивающие при боли в животе, антигистаминные препараты при зуде.
Наличие гельминтов в органах и тканях — показание для хирургического лечения.
Лечение воспаления лёгких и плевры
В основном плевропневмония проходит легко и успешно лечится курсом антибактериальных препаратов. В редких случаях развиваются тяжёлые осложнения, например дыхательная недостаточность, которые требуют госпитализации в стационар.
Лечение сердечной недостаточности
Сердечную недостаточность лечат с помощью лекарственных препаратов. Без лечения заболевание может вызывать серьёзные осложнения: отказ почек, повреждение печени, нарушения сердечного ритма.
Лечение межрёберной невралгии
Лечение межрёберной невралгии зависит от причины, которая привела к поражению нерва. Так, при опоясывающем герпесе назначают курс противовирусных препаратов, а при онкологическом заболевании — хирургическое удаление опухоли, химиотерапию или лучевую терапию.
При нестерпимой боли, которая мешает вести обычную жизнь, врач может выполнить блокаду межрёберного нерва. Это помогает обезболить поражённый нерв и приносит облегчение в тот же момент. Иногда блокада снимает боль на несколько месяцев. Иногда дополнительно используют местные обезболивающие средства, например пластыри или мази.
Лечение гемолитической анемии
Лечение гемолитической анемии включает приём препаратов фолиевой кислоты и железа, в тяжёлых случаях может потребоваться переливание крови, удаление селезёнки или пересадка костного мозга.
Лечение синдрома раздражённого кишечника
Лечение СРК в первую очередь направлено на снятие неприятных симптомов (болей в животе, вздутия живота). Для этого врачи рекомендуют пациентам придерживаться специальной диеты, назначают спазмолитические, антисептические и другие препараты. Кроме того, дополнительно может использоваться психотерапия (чтобы нормализовать психоэмоциональный фон), успокоительные препараты и антидепрессанты.
Лечение воспалительных заболеваний кишечника
В основе лечения лежит назначение препаратов, подавляющих активность иммунной системы. Снижается синтез антител к слизистой оболочке кишки и активность воспаления.
Если такая терапия не приносит результата, может потребоваться хирургическое лечение.
Лечение гинекологических патологий
Для лечения применяются обезболивающие и противовоспалительные препараты. В тяжёлых случаях может потребоваться малоинвазивное лечение (лапароскопические операции) или полостная хирургическая операция.
Что делать при боли и тяжести в правом подреберье
Любая боль — повод обратиться к врачу. Можно начать с терапевта или сразу записаться к профильному специалисту, который занимается лечением заболеваний ЖКТ, — гастроэнтерологу.
При острой боли в правом подреберье необходимо срочно вызвать бригаду медицинской помощи. До приезда скорой следует лежать и не принимать никаких лекарственных препаратов, чтобы не ухудшить состояние и не помешать правильной диагностике.
Диагностика при боли и тяжести в правом подреберье
Чтобы отличить предполагаемое заболевание от других схожих патологий и подтвердить диагноз, врач может назначить лабораторные и инструментальные исследования.
Лабораторные методы исследования
Чтобы оценить общее состояние здоровья пациента, врач может назначить клинический анализ крови и биохимическое исследование.
Вен. кровь (+220 ₽)

402 бонуса на счёт
По результатам клинического анализа крови можно заподозрить воспалительный процесс, определить степень его тяжести и предположить возможную причину.
Биохимический анализ крови помогает оценить состояние печени, почек и обмена веществ в целом.
Для диагностики мочекаменной болезни и гинекологических патологий врачу потребуются результаты анализа мочи.
42 бонуса на счёт
Патогенные бактерии, лейкоциты и белок в моче могут указывать на инфекцию.
В зависимости от сопутствующих симптомов, врач может назначить анализ мочи по Нечипоренко — для оценки выраженности воспалительного процесса в мочеполовой системе, — а также посев мочи.
48 бонусов на счёт
Посев мочи позволяет выявить патогенные бактерии и определить их чувствительность к антибиотикам, чтобы подобрать эффективное лечение.
157 бонусов на счёт
Чтобы исключить вирусную природу болей в правом подреберье, делают серологические тесты на вирусные гепатиты.
115 бонусов на счёт
90 бонусов на счёт
85 бонусов на счёт
105 бонусов на счёт
87 бонусов на счёт
89 бонусов на счёт
51 бонус на счёт
72 бонуса на счёт
180 бонусов на счёт
67 бонусов на счёт
93 бонуса на счёт
104 бонуса на счёт
Используют и ПЦР-тесты — выявляют генетический материал вируса в крови.
99 бонусов на счёт
74 бонуса на счёт
440 бонусов на счёт
92 бонуса на счёт
345 бонусов на счёт
Для диагностики паразитарных инфекций назначают лабораторные исследования кала и крови.
58 бонусов на счёт
49 бонусов на счёт
110 бонусов на счёт
96 бонусов на счёт
117 бонусов на счёт
Для подтверждения диагноза «межрёберная невралгия, вызванная опоясывающим герпесом», назначают ПЦР-тесты и анализ на антитела к вирусу варицелла-зостер (возбудителю герпеса).
Диагностика с помощью ПЦР-тестов позволяет выявить генетический материал (ДНК) вируса в крови, моче или отделяемом из высыпаний.
Соскоб (+450 ₽)
Тесты на антитела помогают уточнить стадию болезни. Так, при опоясывающем герпесе в крови выявляют повышенный титр антител класса G и класса M.
97 бонусов на счёт
108 бонусов на счёт
Для диагностики гемолитической анемии назначают ряд лабораторных исследований:
- микроскопию мазка крови и определение количества ретикулоцитов;
- анализ крови на билирубин, лактатдегидрогеназу (ЛДГ), гаптоглобин и аланинаминотрансферазу (АЛТ);
- антиглобулиновый тест (пробу Кумбса) и/или скрининг на гемоглобинопатию.
43 бонуса на счёт
60 бонусов на счёт
37 бонусов на счёт
35 бонусов на счёт
Инструментальные методы обследования
В зависимости от характера и локализации боли используют разные инструментальные методы обследования: ультразвуковое исследование органов малого таза, почек, печени; компьютерную или магнитно-резонансную томографию; рентгенографию при подозрении на воспаление лёгких и плевры; эндоскопические исследования желудочно-кишечного тракта (гастроскопия, колоноскопия).
Заболевания, при которых появляются боль и тяжесть в правом подреберье
К наиболее распространённым заболеваниям, которые приводят к боли и тяжести в правом подреберье, относятся:
- мочекаменная болезнь,
- аппендицит,
- кишечная непроходимость,
- гепатит,
- паразитарные инфекции,
- воспаление лёгких и плевры,
- межрёберная невралгия,
- воспалительные заболевания кишечника.
Мочекаменная болезнь
Мочекаменная болезнь, или уролитиаз, — это хроническое заболевание, при котором в почках и мочевых путях образуются камни (конкременты).
Боль при мочекаменной болезни острая, возникает справа под рёбрами и может отдавать в поясницу или нижнюю часть живота
Обычно мочекаменная болезнь протекает без ярких симптомов, но только пока камень небольшой.
Когда камень начинает перемещаться по мочеточнику, возникают выраженные симптомы: острая боль в правом подреберье (её ещё называют почечной коликой), которая может отдавать в поясницу или нижнюю часть живота.
Почечная колика возникает из-за затруднённого оттока мочи от почки до мочевого пузыря. В результате чашечно-лоханочная система почки переполняется и расширяется, в почечных лоханках повышается давление, нарушается кровообращение органа.
При появлении подобных симптомов следует как можно быстрее вызвать бригаду скорой медицинской помощи. Без лечения мочекаменная болезнь может привести к серьёзным осложнениям: непроходимости мочевых путей, острой почечной недостаточности и присоединению бактериальной инфекции.
Аппендицит
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки.
Характерные симптомы острого аппендицита — повышение температуры и сильная боль. Болеть может под правым ребром, в области пупка или во всём животе. Но такие симптомы бывают не всегда. Иногда аппендицит маскируется под пищевое отравление, а иногда развивается практически бессимптомно.
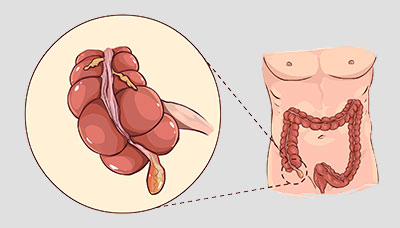
Аппендикс расположен в нижней части живота справа, его длина около 10 см
Боль усиливается при кашле, ходьбе или других резких движениях. Кроме боли в животе, при аппендиците бывают и другие симптомы.
При аппендиците боль волнообразная. Она может то приходить, то уходить, но по мере нарастания воспаления усиливается и становится постоянной.
При подозрении на аппендицит нужно как можно скорее позвонить в скорую. По возможности перед приездом медицинской бригады не стоит принимать обезболивающие: они могут скрыть другие симптомы, о которых должен знать врач.
Кишечная непроходимость
Резкая острая боль, сопровождающаяся вздутием живота, может быть признаком тяжёлых состояний, требующих немедленного обращения к врачу. Так бывает при разрыве аппендикса, провоцирующем острое воспаление брюшной стенки (перитонит), а также при непроходимости кишечника.
Сильное вздутие живота и задержка газов — характерные признаки кишечной непроходимости.
Кишечная непроходимость — не самостоятельное заболевание, а следствие других патологий, например врождённых аномалий развития брюшной стенки, кишечника или брюшины. Кроме того, к непроходимости могут привести спайки или инородные тела в кишечнике, а также воспалительные заболевания органов желудочно-кишечного тракта (ЖКТ).
При подозрении на кишечную непроходимость следует немедленно обратиться к врачу или вызвать скорую помощь, потому что состояние может иметь серьёзные последствия вплоть до летального исхода.
Гепатит
Гепатит — это воспаление печени, при котором её клетки либо не работают как следует, либо погибают. Причины гепатита бывают разными: отравление, в том числе алкоголем, вирусы и многие другие.
Боль в правом подреберье — типичный симптом острого гепатита. Обычно при хроническом течении болезни человек не ощущает болезненность.
Травмы печени
Травма печени — опасное для жизни повреждение, сопровождающееся массивным внутренним кровотечением. Такие травмы могут быть открытыми (например, при колотых или резаных ранах) или закрытыми (внутренние гематомы при автомобильной аварии или ударе).
Как правило, боль при травмах печени острая и вызвана скоплением крови вокруг неё или разрывом органа.
Воспаление лёгких и плевры
Плевропневмония — это воспаление лёгких и плевры, вызванное вирусной, бактериальной или грибковой инфекцией.
Плевра — тонкая оболочка, покрывающая лёгкие
Основные симптомы плевропневмонии — одышка, боль в груди, мучительный кашель, повышение температуры. У некоторых заболевших плевропневмония проявляется тупой болью в правом подреберье.
В основном заболевание успешно лечится курсом антибактериальных, противовирусных или противогрибковых препаратов. В редких случаях развиваются тяжёлые осложнения, например дыхательная недостаточность.
Сердечная недостаточность
Сердечная недостаточность — это состояние, при котором сердце перекачивает кровь недостаточно сильно. Как правило, сердечная недостаточность возникает вследствие других патологий сердца, например из-за ишемической болезни или миокардита.
У сердечной недостаточности нет специфических симптомов, обычно человеку трудно делать глубокие вдохи, он чувствует постоянную слабость, иногда тошноту.
Кроме того, человек может ощущать дискомфорт и ноющую боль в правом подреберье. При сердечной недостаточности такие симптомы связаны с застоем крови в венах печени.
Межрёберная невралгия
Межрёберная невралгия — состояние, когда человек испытывает острую жгучую или стреляющую боль в области, за чувствительность которой отвечает межрёберный нерв.
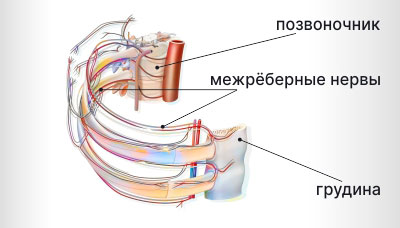
Межрёберные нервы как нити опутывают каждое ребро и крепятся к позвоночнику и грудине
Как правило, боль при межрёберной невралгии опоясывает от спины к животу, может беспокоить постоянно или накатывает волнами, усиливается при глубоком вдохе, кашле или резких поворотах корпусом.
Возможные причины межрёберной невралгии:
- операции, затрагивающие грудную стенку;
- опоясывающий герпес;
- спазм межрёберных мышц;
- травмы грудной клетки;
- онкологические заболевания.
Синдром раздражённого кишечника
Синдром раздражённого кишечника (СРК) — хроническое заболевание, которое обусловлено разбалансированием нервной оси между кишечником и мозгом, а также психоэмоциональными расстройствами.
Симптомы СРК включают боль в животе, повышенное газообразование, чередующиеся запоры и диарею, а также изменение привычной частоты стула.
СРК не считается опасным расстройством, но заболевание значительно ухудшает качество жизни пациента.
Специальных анализов для диагностики СРК нет. Диагноз ставится, если у пациента исключены другие заболевания желудочно-кишечного тракта, но при этом боли в животе проявляются как минимум раз в неделю в течение последних 3 месяцев, они связаны с расстройством или изменением частоты и формы стула.
Воспалительные заболевания кишечника
Боль в правом подреберье — характерный симптом обострения воспалительных заболеваний кишечника (ВЗК).
К ВЗК относят болезнь Крона и язвенный колит. При них в кишечнике возникают язвы, которые могут кровоточить.
При болезни Крона могут поражаться все отделы ЖКТ, при язвенном колите — только толстая кишка
Воспалительные заболевания кишечника связаны с нарушениями в работе иммунной системы и встречаются только у 0,3% населения.
Осложнения и последствия
Конечно, такой симптом как боль может иметь осложнения – усиление и хронизацию. Однако последствия имеют заболевания, приводящие к появлению боли. Опущение почки может привести к повышению давления почечной вены, гидро- или пиелонефриту; воспаление аппендикса – к его абсцессу и перфорации (с развитием перитонита). При паховой грыже не исключается угроза развития кишечной непроходимости, а внематочная беременность чревата потерей одной трубы и снижением репродуктивной способности.
Поражение женской репродуктивной системы
Воспалительные заболевания органов малого таза. ВЗОМТ, — это общий термин для обозначения бактериальной инфекции репродуктивных органов женщины.
ВЗОМТ чаще всего становится осложнением заболеваний, передающихся половым путем (ЗППП), в первую очередь это гонорея или хламидиоз. Однако возможно получить ВЗОМТ по другим причинам. Чаще всего встречается у сексуально активных женщин, особенно у тех, кто перенес вмешательства (например, прерывания беременности), имеет несколько партнеров, часто болел воспалительными (вагиниты, кольпиты) или связанными с нарушением флоры (вагиноз) патологиями.
Симптомы включают: повышение температуры, боль внизу живота, зловонные выделения из влагалища, боль, кровотечение после интима, боль при мочеиспускании.
Невылеченное воспаление приводит к бесплодию из-за повреждения тканей репродуктивного тракта, а также к хроническим тазовым и абдоминальным болям. Незащищенные половые партнеры также будут инфицированы, поэтому нуждаются в одновременном лечении.
Диагноз ставится на основании симптомов, гинекологического осмотра, мазков из влагалища и шейки матки и анализов мочи. Лечение проводится курсом антибиотиков.
Боль при овуляции. Это тупое ощущение спазмов может внезапно начаться только в одной половине нижней части живота. В некоторых случаях могут быть вагинальные кровянистые выделения. Возникает во время овуляции в середине цикла.
Лечение подразумевает прием НПВС для облегчения боли. Гинеколог после консультации иногда назначает оральные контрацептивы, это остановит симптомы.
Перекрут яичника. Заворот яичника, или перекрут придатков (когда яичник и маточная труба скручиваются между собой) может быть причиной боли внизу живота с правой стороны. Чаще поражается именно правый яичник. Патологии более подвержены кистозные яичники (СПКЯ). Чаще всего встречается у женщин в возрасте до тридцати лет или после менопаузы, может быть и во время беременности.
Симптомы включают сильную одностороннюю боль внизу живота с тошнотой и рвотой. Диагноз ставится по УЗИ. Яичник будет казаться увеличенным из-за перекрута, препятствующего кровообращению. Обнаруживается свободная тазовая жидкость и искривленная ножка.
Патология требует неотложной медицинской помощи. Яичник может погибнуть из-за нарушения кровообращения, присоединяется инфекция, затем она переходит в абсцесс или перитонит. Хирургическое вмешательство необходимо для предотвращения отмирания тканей и последующих осложнений. В большинстве случаев необходимо удалить пораженный яичник, при этом также удаляют кисту или новообразование, вызвавшее перекрут.
Правильное лечение синдрома поликистозных яичников (СПКЯ) способно предотвратить как минимум одну причину перекрута яичника, поэтому женщинам с таким диагнозом нужно регулярно наблюдаться у гинеколога.
Киста яичника. В репродуктивном возрасте яичники женщины ежемесячно выделяют одну доминирующую яйцеклетку. Но иногда она не разрушается, остается на поверхности яичника, где продолжает расти окруживший ее фолликул. Затем превращается в заполненную жидкостью кисту (называется фолликулярная).
Кроме того, кисты могут быть вызваны гормональным дисбалансом, тканью эндометриоза (эндометриоидные), если она прикрепляется к яичнику, тяжелыми тазовыми инфекциями, распространившимися на яичники. Могут образовываться во время беременности.
Небольшие образования часто не вызывают никаких симптомов. Большие кисты могут вызывать боль в области таза, внизу живота сбоку, боль в спине, необъяснимое увеличение веса, аномальное вагинальное кровотечение, боль во время интимного контакта. Кисты яичников перерождаются редко, но требуют регулярного контроля (УЗИ).
Внезапная сильная боль в животе – симптом разрыва кисты. Требуется неотложная помощь.
Аднексит. При воспалении правого придатка боль будет внизу, при остром течении – резкая и сильная, при хроническом – тупая и ноющая. Характерна иррадиация в промежность, повышение температуры, слабость, обострение после физической нагрузки и переохлаждения.
Внематочная беременность. Самым ранним признаком беременности обычно становится задержка менструации, самостоятельно сделать тест и определить ее наличие не составляет труда. А вот установить, что она развивается нормально (в матке) без УЗ-диагностики невозможно. Если присутствуют приступообразные (напоминают схватки) боли и скудные “грязные” (мажущие, от бежевого до коричневого цвета) выделения, можно заподозрить атипичную локализацию эмбриона. Необходимо срочно посетить гинеколога для исключения внематочной беременности, поскольку высок риск разрыва маточной трубы.
Лечение
Лечение правосторонней боли в животе зависит от окончательного диагноза и общего состояния здоровья. При пищевых отравлениях, диарее, тошноте и рвоте, а также в случае желудочного гриппа достаточно отдыха, обильного питья, отсутствия чрезмерной физической активности в течение нескольких дней, а также легкой и питательной диеты. При обезвоживании назначают регидратацию (в/в, оральную, например, Регидрон), противодиарейные препараты.
Если боль вызвана серьезными причинами (аппендицит, ущемление грыжи, осложненный дивертикулит, большой камень мочеточника), требуется быстрое хирургическое вмешательство.
При хронических воспалениях (болезни Крона) необходимо длительное противовоспалительное лечение.
Вне зависимости от того, насколько сильно и часто беспокоит боль внизу живота справа, лучше проконсультироваться с врачом, чтобы не пропустить ее серьезную причину.
Виды боли в правой нижней части живота
Боль делят на острую и хроническую. Острая развивается внезапно, обычно ограничена, локализована (но не всегда), становится сильнее при движении, интенсивном дыхании, быстрой смене положения, чихании или кашле. Тогда во многих случаях она сигнализирует о развивающемся заболевании с острым течением, представляет угрозу для жизни больного, требует быстрого лечения.
Второй тип – хроническая боль. Может проявляться покалыванием в животе с правой стороны или давлением на правую сторону. Хронические боли могут длиться месяцами или годами. Пациенту может быть трудно точно определить ее местонахождение. Часто сопровождается тошнотой, рвотой или диареей, иногда с повышением температуры, возникает даже в покое.
По характеру бывает:
- Тянущая. Может быть симптомом гинекологических и ЖКТ проблем;
- Колющая. Часто это проявление нефролитиаза, аппендицита и почечной колики;
- Тупая. Бывает при опухолях, дивертикулезе, не исключена и при воспалении;
- Пульсирующая. Вариант проявления развивающейся грыжи или поражения нервных волокон.
В любом случае, если болит живот справа, не стоит заниматься самолечением, лучше обратиться к врачу и сделать необходимые анализы.
, медицинский редактор Последняя редакция: 23.11.2021
Как болевой синдром любой локализации – боль в правом боку при движении, то есть возникающая во время ходьбы, бега и даже при изменении положения тела в пространстве (при поворотах или наклонах корпуса) – имеет конкретные причины.
Прогноз
С медицинской точки зрения, прогноз может быть положительным только при успешном этиологическом лечении патологий, которые проявляют себя правосторонними болями в боку при движении.
Предотвратить появление симптома, каким является боль в правом боку при движении, невозможно. И профилактических мер не имеют многие состояния, при которых данный симптом возникает, к примеру, внематочная беременность и перекрут ножки кисты яичника, увеличение или опущение печени, колоноптоз и др.
Боль после еды в правом подреберье при жировой дистрофии печени
Жировой гепатоз или токсическая дистрофия печени – заболевание хроническое. В большинстве случаев хронический жировой гепатоз является неизбежным последствием алкоголизма или отравления некоторыми ядовитыми веществами. Это заболевание также может развиваться при эндокринно обусловленной нехватке в организме белка и витаминов или при несбалансированном питании. При этом нарушению образования жиров в клетках печени часто сопутствуют такие патологии эндокринной системы, как сахарный диабет и тиреотоксикоз.
При жировом гепатозе происходит патологическая потеря жиров клетками печени (гепатоцитами), то есть дистрофия, которая приводит к некрозу гепатоцитов. Симптомами этой болезни являются расстройства всей системы пищеварения, общая слабость и головная боль, повышенная утомляемость (даже при незначительной физической нагрузке), тупая боль после еды в правом подреберье, увеличение и болезненность печени при пальпации.
Если не исключить действие повреждающих факторов и своевременно не начать лечение, дистрофия печени может привести к хроническому гепатиту и циррозу печени.
Лечение боли в правом боку при движении
Больше информации в материалах:
Как лечится резкая боль, читайте в публикации – Колики в правом боку.
Симптоматическое лечение сочетается с этиологическим лечением заболеваний и состояний, сопровождаемых данным симптомом. Так, при мезентериальном лимфадените нужны антибиотики, при стеатозе печени применяют препараты гепатопротекторного действия и лечение травами; если причиной боли в правом боку при движении является почка, то проводят лечение выявленного заболевания данного органа.
Совсем по-другому лечат энтероптозы, применяя и физиотерапевтические лечение; читайте публикацию – Опущение кишечника. А методы лечения спаек рассмотрены в материале – Спайки кишечника и малого таза.
В некоторых ситуациях – при воспалении аппендикса, паховой грыже, перекруте ножки кисты яичника, внематочной беременности – необходимо хирургическое лечение, и операция проводится в срочном порядке.
Как вовремя распознать аритмию
— В каких случаях нужно незамедлительно вызывать скорую помощь?
— В случаях, когда сбои ритма возникли впервые, становится плохо, трудно идти, кружится голова, при этом появляются любые некомфортные ощущения в груди.
Если же человек подозревает у себя аритмию, но при этом чувствует себя хорошо, сходить к врачу, конечно, стоит, но паниковать и вызывать скорую помощь не нужно. Кстати, давно появились тонометры с функцией распознавания аритмии, и они очень удобны в использовании. Если индикатор аритмии привлек ваше внимание впервые, то повторите измерение через несколько минут, понаблюдайте за собой в течение нескольких часов и, если ситуация будет повторяться, тогда стоит обратиться к врачу.
При бессимптомных приступах аритмии для выявления начала приступа рекомендую измерять таким аппаратом давление через равные промежутки времени (ежедневно), так как существует «золотое окно» — период для безопасного восстановления ритма в 48 часов. Если организм за данный промежуток не справляется самостоятельно, обсудите это с врачом.

— Как часто нужно проверять сердце?
— При отсутствии подозрительных симптомов рекомендую делать это в рамках классической диспансеризации раз в год. Выполните хотя бы общий анализ крови и электрокардиограмму сердца. Если что-то смутит вашего врача, скорее всего, дополнительно нужно будет проверить гормоны щитовидной железы, электролитный состав крови, в некоторых случаях показано холтеровское мониторирование кардиограммы (аппарат, который отслеживает кардиограмму сердца в течение суток, 3 суток или недели).
Как нейтрализовать боль в боку при ходьбе?
После приема пищи нужно выждать не меньше двух-трех часов, а потом применять физические нагрузки
Не пейте много воды прямо на тренировке, потому что вода имеет свойство расширять кишечник, он надавит на диафрагму и могут появиться боли в боку
Если боль все-таки появилась, попробуйте втянуть живот, глубоко подышать через нос, и тогда мышцы живота будут тонировать. Боль должна уменьшиться.
Стяните брюшной пресс с помощью широкого эластичного пояса. Такой пояс часто используется бегунами, чтобы талия стала тоньше в результате потения. Боль станет не такой интенсивной и вскоре исчезнет
Не нагружайте себя сильно физическими упражнениями и не применяйте других кардинальных мер – отсутствие каких-либо упражнений вообще. При условии того, что мышцы будут разогреваться постоянно и равномерно, боль в боку при ходьбе не будет вас беспокоить.
Диагностика боли после еды в правом подреберье
Поскольку боль – это симптом определенной болезни, то диагностика боли после еды в правом подреберье заключается в выявлении этой болезни. При постановке диагноза врачи основываются на анамнезе, клинической картине заболевания и результатах комплексного обследования пациента.
Среди необходимых для диагностики представленного спектра заболеваний обязательных анализов – клиническое и биохимическое исследование крови, а также определение наличия вирусов гепатита, уровня холестерина и других важных показателей крови.
Так, для диагностики хронического холецистита чаще всего врачами используется УЗИ, холецистография и холангиография, которые дают возможность выявить камни, дифференцировать калькулезную и некалькулезную формы данного заболевания и увидеть состояние стенки желчного пузыря, толщина которой является главным критерием определения степени выраженности воспалительного процесса.
Кроме того, проводятся рентгеноскопия и эндоскопия всех органов, связанных с желчным пузырем и желчевыводящими путями, а также назначается обследование двенадцатиперстной кишки, поджелудочной железы и печени с помощью эхографии или лапароскопии.
При диагностике желчнокаменной болезни диагноз не может быть поставлен только на основе анализов крови, поэтому обязательно проводится ультразвуковое и рентгенологическое исследования желчного пузыря и его дуоденальное зондирование. А основной эндоскопический метод исследования в диагностике боли после еды в правом подреберье при гастрите и язвенной болезни – фиброгастроскопия, с помощью которой гастроэнтерологи могут определить состояние слизистой оболочки и взять для исследования ее образец (биопсию).
Дифференциальная диагностика
Возможность поставить правильный диагноз дает дифференциальная диагностика – дифференциация клинических симптомов с привлечением узких специалистов (хирурга, гастроэнтеролога, гепатолога, нефролога, гинеколога).
Боль после еды в правом подреберье при гепатите
Гепатит – воспаление печени с некрозом участков ее ткани – вызывается целым рядом причин. Это и вирусы гепатита, и злоупотребление алкоголем, и продолжительное медикаментозное воздействие на печень, а также нарушение оттока желчи из печени (холестатический гепатит).
Кроме тянущей боли после еды в правом подреберье, в перечень признаков этого заболевания входят желтушность кожи и склер, кожный зуд, тошнота, горькая отрыжка, светлый кал и темная моча, общая интоксикация, повышение температуры и снижение общего тонуса организма.
Характерная черта хронического гепатита – длительное отсутствие явных симптомов. Но в ходе болезни они проявляются болями тянущего вида в правом подреберье, увеличением размеров печени, полной непереносимостью жирной пищи. При хронической форме гепатита происходит постепенное и необратимое замещение паренхиматозной ткани печени, состоящей из гепатоцитов, фиброзной соединительной тканью. В конечном результате это приводит к циррозу печени.
Что может вызывать боль в боку во время бега
Вы только начали набирать скорость, как вдруг почувствовали колющую боль сбоку. Знакомое ощущение? Многие считают, что источник такой боли — печень. Но это не всегда так.
На самом деле боль под ребрами чаще всего вызывают такие причины:
Они часто возникают у новичков, незнакомых с правильной техникой бега, не умеющих правильно ставить ногу, группироваться, грамотно рассчитывать нагрузку.
Дегенеративные изменения в позвоночнике
Звучит ужасно, но они есть чуть ли не у всех людей. В особенности — у обладателей лишнего веса. На ударную нагрузку от бега может реагировать болью и мышечными спазмами, также отдающими в подреберье.
Заболевания желудочно-кишечного тракта
Гастрит или нарушение оттока желчи, которые никак не проявляют себя в обычной жизни и при сидячей работе, могут дать о себе знать во время бега.
Нарушение режима питания
Любовь к газировке и пище, вызывающей активное брожение в кишечнике, особенно за полчаса-час до тренировки, может сыграть со спортсменом злую шутку. Боли в кишечнике, ощущаемые в том числе и в боку, не дадут нормально тренироваться.






